
فروش لنز های داخل چشمی به قیمت سایت ایمد
برای کسب اطلاعات بیشترتماس حاصل فرمایید
انواع نخ های جراحی و کاربرد آنها
انواع نخ جراحی
بخیه های قابل جذب در مقابل بخیه های غیر قابل جذب
مصنوعی در مقابل طبیعی
مونوفیلامنت (تک رشته ای) در مقابل مولتی فیلامنت (چند رشته ای)
اندازه ها و سایز های نخ جراحی
انواع بخیه های قابل جذب : موارد مصرف و فواید
انواع نخ بخیه های غیر قابل جذب: موارد مصرف و فواید
تعریف
نخ جراحی نوعی نخ یا سیم است که برای بستن زخم ها یا برش های جراحی استفاده می شود. این ماده از طریق یک سوزن رد می شود و سپس از طریق عبور از زخم، بخیه را ایجاد می کند. بخیه زدن یک تکنیک رایج بستن زخم است و مقاومت کششی بالاتری نسبت به چسب های جراحی یا منگنه ها ارائه می دهد.
بخیه ها هزاران سال است که به شکلی وجود داشته و مواد آن از موهای حیوانات گرفته تا تیغه های علف متغیر بوده است. امروزه استفاده از بخیه ها آسان است، حداقل خطرِ عفونت را به همراه دارد و به طور خاص برای تحمل تغییرات زخم طراحی شده است. در این مقاله انواع بخیه ها، کاربردها و فواید آنها را بررسی خواهیم کرد.
انواع نخ جراحیچند نوع بخیه یا نخ جراحی وجود دارد؟
بخیه ها در مواد مختلفی موجود هستند و در ویژگی های زیر طبقه بندی می شوند:
قابل جذب در مقابل غیر قابل جذب
مصنوعی در مقابل طبیعی
مونوفیلامنت در مقابل چند رشته
اندازه
بخیه های قابل جذب در مقابل بخیه های غیر قابل جذببخیه های قابل جذب در نهایت شکسته شده و از طریق تجزیه آنزیمی یا هیدرولیز توسط بدن دفع می شوند. برخی از بخیه های قابل جذب به گونه ای طراحی شده اند که به سرعت تخریب شوند در حالی که برخی دیگر برای افزایش زمان درمان جذب می شوند. با کاهش زمان بخیه های قابل جذب، استحکام کششی آنها از دست می رود. آنها اغلب برای بستن موقت زخم تا زمانی که بافت ها به اندازه کافی بهبود یابند یا در شرایطی که برداشتن بخیه ها چالش برانگیز است استفاده می شود.
بخیه های غیرقابل جذب برای تجزیه شدن توسط بدن طراحی نشده اند و ممکن است پس از بهبود زخم خارجی نیاز به برداشتن داشته باشند.بخیه های غیر قابل جذب می توانند در بافت داخل بدن باقی بمانند. این نوع بخیه ها برای بسته شدن طولانی مدت یا بافت هایی که به کندی بهبود می یابند استفاده می شود.
مصنوعی در مقابل طبیعیبخیه های قابل جذب یا غیر قابل جذب می توانند مصنوعی یا طبیعی باشند. بخیه های طبیعی از یک منبع بیولوژیکی سرچشمه می گیرند. ابریشم نمونه ای از مواد بخیه طبیعی است. بخیه های مصنوعی از مواد ساخت دست بشر مانند نایلون تشکیل شده است.
مونوفیلامنت (تک رشته ای) در مقابل مولتی فیلامنت (چند رشته ای)بخیه های مونوفیلامنت دارای یک نخ هستند. این نوع بخیه به راحتی از بافت عبور می کند و میکروارگانیسم ها را به راحتی در خود جای نمی دهد. بخیه های چند رشته ای از چندین نخ به هم پیچیده یا بافته شده تشکیل شده است. این نوع بخیه امنیت گره و انعطاف پذیری بسیار خوبی را ارائه می دهد و کار با آن آسان است. بخیه های چند رشته ای را می توان پوشش داد تا به راحتی از بافت عبور کند.
اندازه ها و سایز های نخ جراحیاندازه انواع نخ جراحی نشان دهنده قطر آن است و از مقیاسی مشابه اعداد منفی و مثبت پیروی می کند. در مرکز مقیاس، صفر را خواهید یافت. در سمت راست صفر، اعداد و اندازه ها به تدریج بزرگتر می شوند. به عنوان مثال، یک نخ جراحی سایز دو کوچکتر از یک نخ جراحی سایز سهاست. ممکن است از یک بخیه بزرگ برای بخیه زدن بافت شکم استفاده شود.
در سمت چپ صفر، اندازه بخیه ها به تدریج کوچکتر می شوند. اندازه بخیه های کوچک با یک عدد و به دنبال آن صفر نشان داده می شود. به عنوان مثال، نخ جراحی سایز 0-3کوچکتر از نخ جراحی سایز 0-2 است. یک بخیه بسیار کوچک، مانند یک نخ جراحی با اندازه 0-10، ممکن است برای ترمیم برش چشم استفاده شود.
با کوچکتر شدن بخیه ها، استحکام کششی آنها را از دست می دهند. پزشکان معمولاً کوچکترین بخیه ممکن را انتخاب می کنند که به اندازه کافی زخم را بسته نگه می دارد تا آسیب بافتی به حداقل برسد. در اینجا لیستی برای نشان دادن اندازه ها و کاربردهای مختلف نخ جراحی / نخ بخیه وجود دارد:
نخ جراحی سایز 0-10 تا 0-8: برای انجام اقدامات ظریف مانند جراحی چشم یا ترمیم اعصاب استفاده می شود.7-0 تا 0-6: برای انجام جراحی پلاستیک صورت یا ترمیم عروق و عروق کوچک بکار می رود.5-0 تا 0-4: برای بسته شدن پوست یا ترمیم عروق بزرگتر استفاده می شود3-0 تا 0-2: برای بستن لایه های عضلانی یازخم هایی که کشش بافت زیادی وجود دارد بکار گرفته می شود.0 تا 1: برای بستن لایه های عمیق در پشت، لایه های فاسیا در شکم یا کپسول های مفصلی استفاده می شود.2 تا 5: برای ترمیم تاندون ها استفاده می گردد.سایز نخ جراحیاستفاده10-0 تا 0-8اقدامات ظریف مانند جراحی چشم یا ترمیم اعصاب7-0 تا 0-6انجام جراحی پلاستیک صورت یا ترمیم عروق و عروق کوچک5-0 تا 0-4
بسته شدن پوست یا ترمیم عروق بزرگتر3-0 تا 0-2
بستن لایه های عضلانی یا زخم هایی که کشش بافت زیادی وجود دارد0 تا 1
بستن لایه های عمیق در پشت، لایه های فاسیا در شکم یا کپسول های مفصلی2 تا 5ترمیم تاندون ها
انواع بخیه های قابل جذب : موارد مصرف و فوایدبه طور کلی بخیه های قابل جذب در حدود یک تا سه هفته استحکام کششی خود را از دست می دهند و در عرض سه ماه کاملا جذب می شوند. بخیه های قابل جذب نیاز به قرار ملاقات های بعدی برای برداشتن بخیه را کاهش می دهد و ممکن است جای زخم و عفونت را کاهش دهد. در اینجا برخی از انواع بخیه های قابل جذب وجود دارند:
نخ جراحی رودهاین نخ جراحی یک ماده بخیه طبیعی است که از الیاف تصفیه شده مشتق شده از روده سالم گوسفند یا گاو تشکیل شده است. نخ جراحی روده به صورت ساده یا کرومی موجود است. روده ساده دارای ویژگی های زیر است:
استحکام کششی را برای 7 تا 10 روز حفظ می کندظرف 70 روز جذب می شودرنگ زرد مایل به خرمایینخ جراحی ساده روده ممکن است برای بافت هایی که به سرعت بهبود می یابند و نیازی به حمایت زیادی ندارند، مانند بخیه زدن زخم های اپیدرمی که فقط به بخیه برای حدود یک هفته نیاز دارند، استفاده شود. از انواع نخ بخیه ساده روده را نیز می توان برای تسریع جذب بیشتر درمان کرد. روده ساده به صورت داخلی استفاده نمی شود.
نخ جراحی کرومیک روده با محلول کروم برای افزایش زمان جذب فرد درمان شده استفاده می شود. دارای ویژگی های زیر است:
استحکام کششی را برای 21 تا 28 روز حفظ می کندظرف 90 روز جذب می شودرنگ قهوه ای یا آبی رنگنخ جراحی ساده و کرومیک هر دو ساختارهای تک رشته ای هستند که از کلاژن بسیار خالص ساخته شده اند و اندازه بخیه ها از 0-7 تا 3 متغیر است. بدن این ماده بخیه را از طریق هضم آنزیمی جذب می کند. بزرگترین مزیت نخ جراحی روده جذب سریع آن است.
پلی دی اکسانون (PDS II)نخ جراحی پلی دی اکسانون (PDS II) یک نخ بخیه مصنوعی و تک رشته ای است که از پلیمر پارادیوکسانون ایجاد شده است. PDS II برای کاربرد در انواع مختلف بافت نرم، از جمله جراحی های قلبی عروقی کودکان و جراحی های چشم و پلاستیک بکار گرفته می شود. PDS II دارای ویژگی های زیر است:
پس از دو هفته 74% استحکام کششی را حفظ می کنداز طریق هیدرولیز طی 180 تا 238 روز جذب می شوددارای سایز 0-10 تا 2 می باشدرنگ شفاف یا بنفشPDS II چندین مزیت را ارائه می دهد، مانند:
نرم و انعطاف پذیرکشش کم بافتامنیت گره قویدر صورت وجود عفونت قابل استفاده استمحل رشد باکتری نیستنخ جراحی پلی گلیکاپرون 25 (مونوکریل)Poliglecaprone 25 که با نام تجاری Monocryl موجود است، یک نخ مصنوعی و تک رشته ای است که از کوپلیمر گلیکولید و کاپرولاکتون ایجاد شده است. این نخ جراحی برای استفاده در بخیه زدن یا بستن بافت نرم عمومی استفاده می شود. نخ جراحی مونوکریلدارای ویژگی های زیر است:
50% استحکام کششی را هفت روز پس از کاشت حفظ می کنداز طریق هیدرولیز طی 90 تا 120 روز جذب می شودموجود در سایزهای 0-6 تا 2رنگ شفاف یا بنفشMonocryl مزایایی از قبیل:
امنیت گره استثناییحداقل واکنش بافتیبررسی آسانپلی گلاکتین 910 (ویکریل)نخ جراحی پلی گلاکتین 910 یک بخیه مصنوعی و چند رشته ای است که به صورت تک رشته ای نیز موجود است. این از یک کوپلیمر تولید شده از گلیکولید و L-lactide ساخته شده است. بابرند Vicryl یا Vicryl Rapide شناخته می شود.نخ پلی گلاکتین روکش دار برای استفاده در بستن تقریبی یا کلی بافت نرم دارای مزیت است. نخ ویکریل رپید Vicryl Rapide فقط در مواقعی که نیاز به مراقبت کوتاه مدت از زخم باشد و برای بخیه زدن بافت نرم سطحی استفاده می شود.
نخ جراحی ویکریل دارای ویژگی های زیر است:21 روز پس از کاشت 50% استحکام کششی را حفظ می کندظرف 56 تا 70 روز جذب می شوداندازه های بدون روکش از 0-10 تا 0-9 متغیر است و روکش دار در سایزهای 0-9 تا 2 موجود است.ممکن است به رنگ بنفش یا رنگ نشده باشدبا Vicryl Rapide، می توانید موارد زیر را انتظار داشته باشید:
پنج روز پس از کاشت 50٪ استحکام کششی را حفظ می کندظرف 42 روز جذب می شوداندازه های روکش شده از 0-5 تا 1 متغیر استرنگ نشدهVicryl یک ماده بخیه ترجیح داده شده در دندانپزشکی است زیرا مزایای زیر را ارائه می دهد:
به بهبود سریعتر زخم کمک می کنداجازه چسبندگی پلاک را نمی دهددست زدن آسان را ارائه می دهدویکریل همچنین ممکن است انتخاب ایده آلی برای بخیه زدن پارگی های صورت یا دست باشد.پاناکریلPanacryl یک بخیه مصنوعی و بافته شده از کوپلیمر لاکتید و گلیکولید است. برای استفاده در جراحی های عمومی بافت نرم دارای خاصیت است . و به ویژه در صورت نیاز به حمایت از زخم تا شش ماه مفید است. نخ جراحی Panacryl ویژگی های زیر را ارائه می دهد:
تقریباً 80٪ از استحکام کششی خود را سه ماه پس از کاشت حفظ می کنددر عرض یک سال و نیم یا بیشتر از طریق هیدرولیز جذب می شودموجود در سایزهای 0-3 تا 2رنگ نشدهمزایای Panacryl عبارتند از:
حداقل واکنش بافتیاستحکام خود را بیشتر از سایر بخیه های قابل جذب حفظ می کند
انواع نخ جراحی غیر قابل جذب: موارد مصرف و فواید
بخیه های غیرقابل جذب ممکن است برای ویژگی های برتر و بررسی های بعد از عمل ترجیح داده شوند و در صورت نیاز به استحکام کششی نامحدود ممکن است انتخاب شوند. با این حال، حتی برخی از مواد بخیه که به عنوان غیرقابل جذب طبقه بندی می شوند، با گذشت زمان تخریب می شوند. در اینجا مواد بخیه غیرقابل جذب متداول، و کاربردها و فواید آنها آورده شده است .
نایلوننخ نایلونی یک پلیمر پلی آمیدی است و ممکن است با برند Ethilon یا Nurolon در دسترس باشد. نخ های جراحی نایلونی اتیلون ساختار تک رشته ای دارند. و برای استفاده در بستن یا جراحی های کلی بافت نرم قلبی عروقی، عصبی یا چشمی توصیه می شوند. بخیه های اتیلون دارای ویژگی های زیر هستند:
15 تا 20 درصد در سال از طریق هیدرولیز تجزیه می شودموجود در سایزهای 0-11 تا 2ممکن است شفاف یا به رنگ سیاه یا سبز باشدمزایای بخیه اتیلون عبارتند از:
استحکام کششی بالاحداقل واکنش بافتیساده برای بررسیبه راحتی قابل برداشت هستندنورولونNurolon یک نخ بخیه بافته شده است و برای استفاده در جراحی های عمومی بافت نرم نشان داده شده است.
نخ جراحی نورولون دارای ویژگی های زیر است:
به طور کلی 15% تا 20% استحکام کششی در سال را از دست می دهدموجود در سایزهای 0-6 تا 1ممکن است شفاف یا سیاه رنگ شده باشدمزایای انواع نخ جراحی نورولون عبارتند از:
شبیه ابریشم به نظر می رسد و احساس می شودحداقل واکنش بافتیمی توان در تمام بافت هایی که بخیه های غیر قابل جذب و چند رشته ای مناسب هستند استفاده کردپلی پروپیلن (پرولن)نخ بخیه پلی پروپیلن، معروف به پرولن، یک بخیه تک رشته ای مصنوعی است. برای استفاده در بستن کلی بافت نرم است. Prolene ویژگی های زیر را ارائه می دهد:
استحکام کششی را حفظ می کند و با فعالیت آنزیم بافتی تحلیل نمی رودبه تدریج توسط بافت های همبند فیبری محصور می شودموجود در سایزهای 0-10 تا 2شفاف یا آبی رنگ شدهپرولن اغلب انتخاب ارجح برای جراحی های پلاستیک و قلب و عروق است. و در صورت تمایل به حداقل واکنش به بخیه، مانند استفاده در زخم های عفونی، توصیه می شود. مزایای پرولن عبارتند از:
می تواند برای بهبودی طولانی مدت و در صورت وجود عفونت استفاده شوداستحکام کششی بالاامنیت گره قویبه بافت نمی چسبدیک بخیه کششی ایده آل می سازدابریشمنخ های جراحی ابریشمی از الیافی که توسط لارو کرم ابریشم تشکیل شده تولید شده است. این ماده برای حذف موم های طبیعی و صمغ سریسین پردازش می شود و ممکن است با سیلیکون، روغن یا موم پوشش داده شود. بخیه های ابریشمی ممکن است از رشته های بافته شده یا پیچ خورده تشکیل شده باشند. اگرچه ابریشم غیر قابل جذب در نظر گرفته می شود، اما در واقع ماده ای است که به کندی جذب می شود و پس از حدود دو سال به دلیل تجزیه آنزیمی در بافت بدن یافت نمی شود.
با بخیه های ابریشمی می توانید ویژگی های زیر را انتظار داشته باشید:
استحکام کششی را در حدود یک سال از دست می دهددارای سایز 0-9 تا 5به طور طبیعی کرم رنگ و سپس رنگ مشکیابریشم از انواع رایج ترین نخ جراحی غیرقابل جذباست و ممکن است توسط برخی جراحان ترجیح داده شود زیرا کار با آن آسان است. این نخ جراحی عمدتا در چشم پزشکی استفاده می شود اما ممکن است در جراحی های های قلبی عروقی یا عصبی نیز استفاده شود. بخیه های ابریشمی مزایای زیر را دارند:
حفظ استحکام کششی خوب در طول مدت آنامنیت گره عالیبررسی راحتتر زخمپلی استر (Ethibond Excel)
یک نخ بخیه پلی استر، مانند Ethibond Excel، از یک رشته بافته شده تشکیل شده است که با پلی بوتیلات – یک ترکیب روان کننده بیولوژیکی خنثی – پوشیده شده است. این به بخیه اجازه می دهد تا علیرغم ساختار بافته آن به راحتی از بافت عبور کند. Ethibond Excel برای استفاده در جراحی های عمومی بافت نرم یا بستن بافت توسط جراحان استفاده می گردد.
ویژگی های این ماده بخیه عبارتند از:
استحکام کششی را حفظ می کندممکن است پوشش داده شده یا بدون پوششموجود در سایزهای 0-7 تا 5ممکن است رنگ نشده یا سبز باشدEthibond Excel معمولا در جراحی های قلبی عروقی استفاده می شود و برای مزایای زیر مورد استفاده قرار می گیرد:
انعطاف پذیری برترحداقل واکنش بافتیبررسی و معاینه عالینخ جراحی فولاد ضد زنگفولاد ضد زنگ تنها نخ جراحی فلزی است که هنوز به طور گسترده استفاده می شود. این بخیه ها از فولاد ضد زنگ 316L تشکیل شده است که یک فرمول کم کربن است. بخیه های فولادی ضد زنگ برای استفاده در بسته شدن دیواره شکم یا جناغ سینه، جراحی های ارتوپدی و ترمیم فتق استفاده می شوند. بخیه های فولادی ضد زنگ نیز ممکن است در جراحی مغز و اعصاب استفاده شود. این ماده دارای ویژگی های زیر است:
به صورت تک رشته ای یا چند رشته ای موجود می باشدحفظ مقاومت کششی نامحدود را فراهم می کندموجود در سایزهای 0-10 تا 7دارای رنگ متالیک نقره ایمزایای انواع نخ جراحی فولادی ضد زنگ عبارتند از:
عاری از سموماز نظر بیولوژیکی بی اثرآسان برای استریل کردنقابل انعطافاستحکام کششی فوق العاده بالاامنیت شدید گرهحداقل واکنش بافتیسازگار با ایمپلنت ها و پروتزهای فولادی ضد زنگ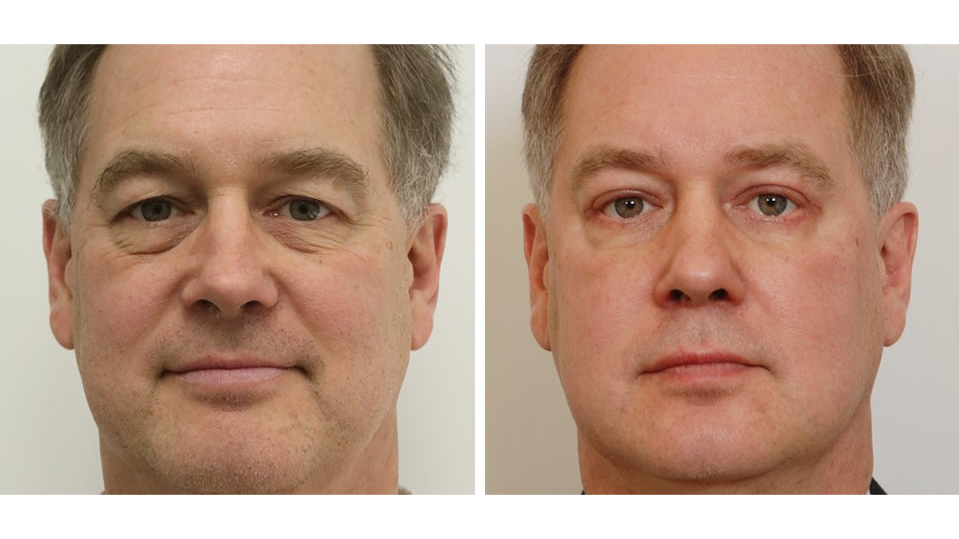
مجاری اشکی
زیبا دیده شدن از ویژگی هائی است که انسانها عمدتا به آن اهمیت می ورزند. زیبائی صورت و چشمها در این میان اهمیتی دو چندان دارد. با افزایش تدریجی سن در نواحی اطراف چشم و مخصوصا پلکها تغییراتی از جمله تجمع چربی صورت می گیرد. افتادگی پلک از بیماری هائی است که پلکها را دچار می سازد وگاه موجب کاهش بینائی می گردد. همچنین در مواردی خدای ناخواسته تخلیه چشم و کاشت چشم مصنوعی امری ناگزیر به منظور حفظ قوام چشم می شود. اینها از جمله مواردی هستند که جراحی های هنرمندانه و تخصصی را می طلبند. جراحان هنرمند فوق متخصصص زیبائی و ترمیمی در مرکز چشم پزشکی بصیر در اینگونه جراحی ها تبحری خاص دارند.
این جراحان همچنین در موارد درخواست مراجعین با تزریق بوتاکس و ژل در کلینیک زیبائی چشمها به زیبا نمودن نواحی اطراف چشم اقدام می کنند.
از دیگر موارد اعمال جراحی فوق متخصصان اکولوپلاستیک درمان گرفتگی و بسته شدن مجرای اشکی است. این کار به شیوه های مختلف انجام می شود که موارد شدید آن از طریق انجام عمل جراحی DCR صورت می گیرد.
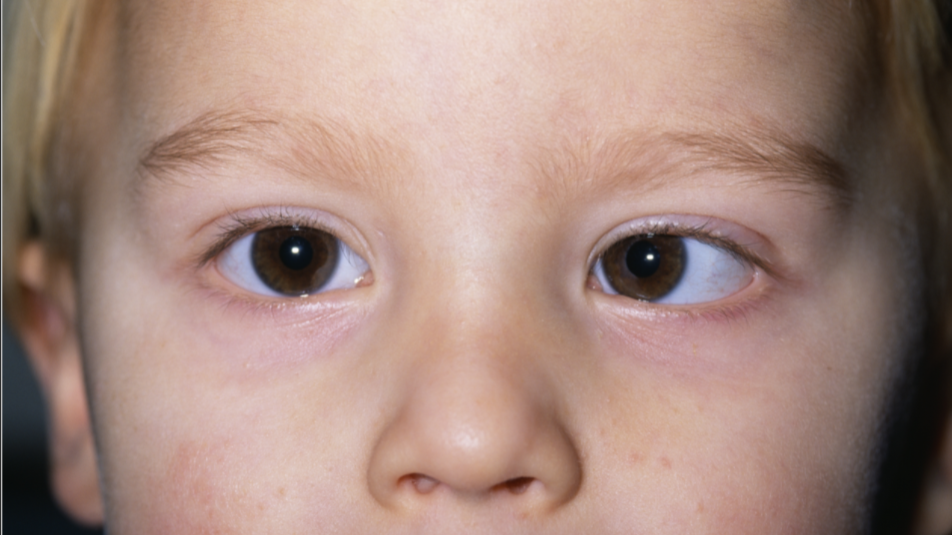
استرابیسم یا انحراف چشم
در استرابیسم ناهنجاری در محور نگاه چشمها به وجود آمده مسیر نگاه ها متفاوت است. این بیماری معمولا در اطفال شیوع دارد وحدود 4 درصد کودکان دچار آن هستند ولی گاه در بزرگسالان نیز دیده می شود. در یک دید طبیعی که دو چشم به یک نقطه نگاه می کنند هر دوچشم یک تصویر مشخص را به مغز می فرستند و دیدی 3 بعدی توسط مغز درک می شود. این امر توسط عضلاتی که کره چشم را از چند جهت در بر گرفته اند انجام می شود. این عضلات به طرز عجیبی به صورت کاملا متقارن و هماهنگ در دوچشم عمل می کنند. در استرابیسم یک یا چند عضله دچار اختلال می شوند که منجر به انحراف یک چشم می شود و در نتیجه دو تصویر به مغز ارسال می شود و مغز تلاش می کند یکی از دو تصویر را انتخاب گرده و دیگری را نادیده بگیرد که معمولا تصویر ایجاد شده توسط چشم دچار انحراف را نادیده می گیرد. این امر موجب می شود که به تدریج دید چشم دچار انحراف کاهش یافته و چشم دچار تنبلی یا آمبلیوپی شود. لذا ضروری است انحراف چشم در سریعترین زمان ممکن درمان شود تا موجب بروز ضایعه پایدار در بینائی نگردد.
در موارد ساده و اولیه میتوان با بستن یک چشم و دادن برخی تمرینهای چشمی انحراف را برطرف کرد اما در موارد پیشرفته عمل جراحی بهترین راه برای درمان انحراف چشم است. این عمل از حساسیت خاصی برخوردار بوده ونیاز به مهارت دارد. جراحان فوق متخصص استرابیسم مرکز چشم پزشکی بصیر با تجربه و تبحر عملهای جراحی استرابیسم را به بهترین نحو به انجام می رسانند.
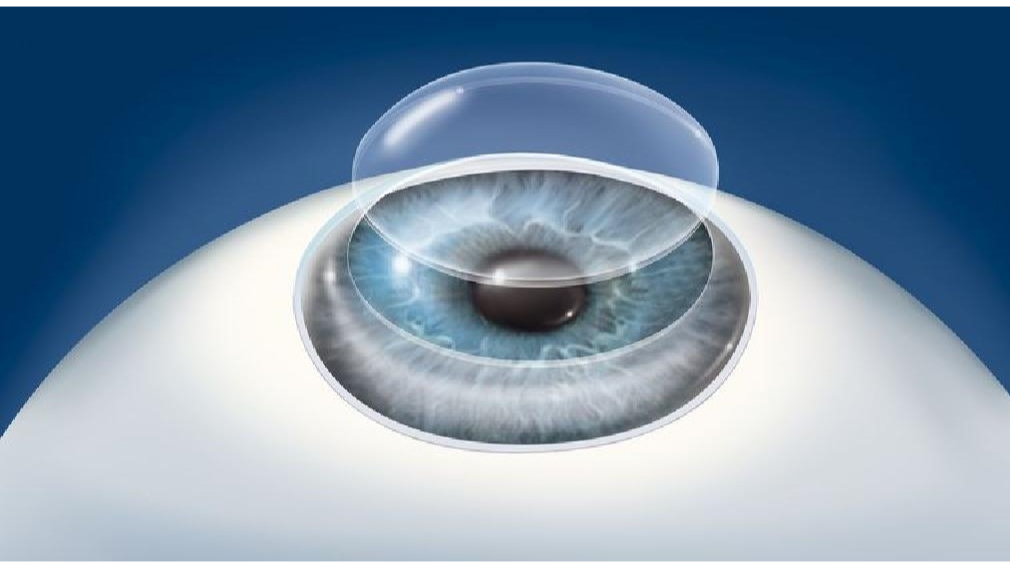
قرنیه
چشم کره ای است به قطر تقریبی 5/2 سانتیمتر. لایه بیرونی این کره از بافتی سخت و مقاوم تشکیل شده که به آن اسکلرا یا صلبیه می گویند. این لایه کاملا نسبت به عبور نور مقاوم است مگر در قسمت جلوئی به قطر حدودی 10 تا 12 میلیمتر که شفاف است و به آن قرنیه می گویند. قرنیه پنجره چشمها به دنیای بیرون و محل عبور نور بازتابی از اشیا به داخل چشمها می باشد. قرنیه حدود 60 درصد از فرآیند انکسار نور در چشم را برعهده دارد. نور بازتابی از اشیا برای تمرکز برشبکیه باید ضمن عبور از قرنیه دچار شکست شود که به آن پدیده انکسار نور گفته می شود.
در مواردی به علت انحنای کمتر یا بیشتر یا نامتقارن قرنیه تصویر روی شبکیه متمرکز نمی شود که به آن عیوب انکساری گفته می شود و شامل نزدیک بینی، دوربینی و آستیگماتیسم می شود. اگرچه طی سالیان متمادی عیوب انکساری چشم توسط عینک برطرف می شده اما امروزه بسیاری از افراد ترجیح می دهند با انجام عمل جراحی اصلاح عیوب انکساری نیاز به عینک را برطرف ساخته و بینائی طبیعی به دست آورند. مرکز فوق تخصصی چشم پزشکی بصیر اولین مرکز ایرانی به شمار میرود که این شیوه از برطرف کردن عیوب انکساری را در ایران راه اندازی نمود وطی سالیان متمادی همچنان با به روز کردن سامانه های جراحی خود جزو مراکز پیشتاز در این زمینه به شمار می رود.
قرنیه همچنین در مواردی دچار بیماری می شود که از جمله می توان به قوز قرنیه یا کراتوکونوس، تورم قرنیه و التهاب قرنیه اشاره کرد. با توجه به حساسیت قرنیه به عنوان مهمترین راه ارتباطی با دنیای بیرون ضروری است مورد اهتمام قرار گرفته و در صورت بروز هرگونه آسیب در همان مراحل اولیه با مراجعه به چشم پزشک مورد بررسی قرار گرفته و درمان لازم صورت گیرد.
چشم پزشکان و جراحان مرکز چشم پزشک بصیر و فوق متخصصان قرنیه با تشخیص زودهنگام و دقیق بیماری های قرنیه راه درمانی مناسب را به صورت داروئی و یا در صورت نیاز با عمل جراحی در اختیار بیمار قرار می دهند
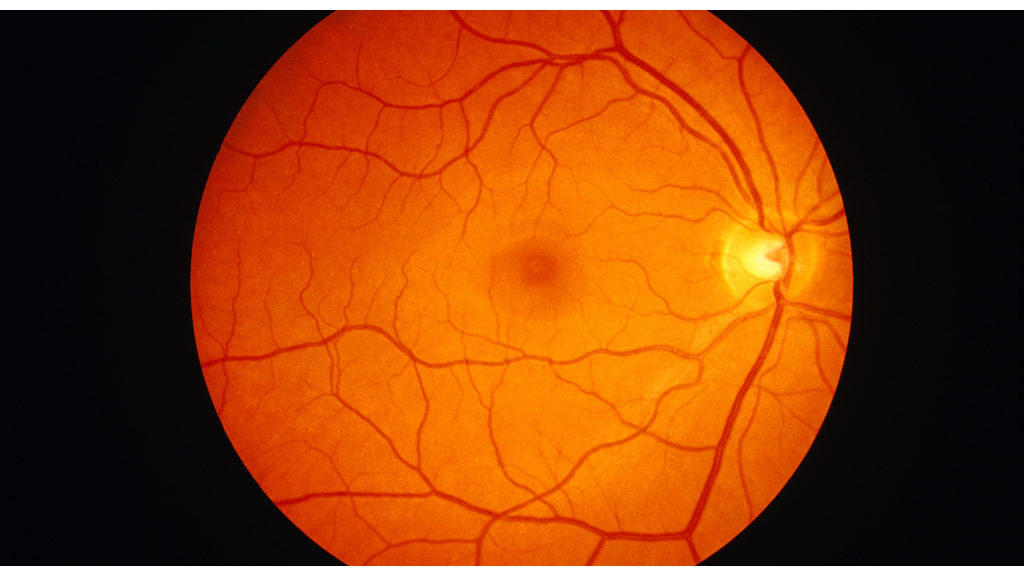
شبکیه
شبکیه لایه درونی و عمقی چشم است که از میلیونها حسگر عصبی برای گیرندگی ، ثبت و انتقال تصاویر وارد شده به چشم تشکیل شده است. حسگرها از دونوع مخروطی و استوانه ای تشکیل شده اند که وظیفه دید رنگی و دید خاکستری برعهده دارند. بیشترین تراکم سلولهای مخروطی در ناحیه ای از شبکیه است به نام ماکولا که دید متمرکز و اصلی توسط این ناحیه انجام می شود. شبکیه حدود 75 درصد از سطح درونی چشم را می پوشاند که میدان بینائی را تشکیل می دهد. با توجه به اهمیت بسیار زیاد شبکیه در بینائی و ارتباط با دنیای بیرون لایه ای سرشار از عروق خونی به نام کوروئید آن را پوشش داده و شبکیه را سرشار از عروق خونی می کند. در بیماری هائی مثل دیابت ( بیماری قند) و یا فشار خون بالا عروق خونی شبکیه شکننده شده و خونریزی صورت می گیرد.همچنین به دلایل متعدد بخشی از شبکیه از جای خود کنده می شود که اورژانس چشمی به شمار می رود چرا که در صورت عدم انجام عمل جراحی و بازگرداندن بخش کنده شده به جای خود خون رسانی قسمت کنده شده متوقف شده و بینائی در آن ناحیه به تدریج از بین می رود. برخی بیماری های شبکیه به دلیل افزایش سن ایجاد می شوند که از جمله می توان به دژنراسیون ماکولا ناشی از سن اشاره کرد. تشخیص دقیق بیماری های شبکیه نیاز به استفاده از دستگاه ها و تجهیزات پیشرفته نظیر B Scan، آنژیوگرافی و OCT دارد که در مرکز چشم پزشکی بصیر از نوع پیشرفته این دستگاه ها استفاده می شود و فوق متخصصان متبحر شبکیه مرکز با تجربه و دانش خود به تشخیص و درمان و در صورت نیاز انجام عمل جراحی می پردازند.
تخلیه ی چشم (Enucleation)
در برخی موارد آسیب چشم می تواند تا آنجا باشد که هیچ کس توان حفظ و درمان آن را نداشته باشد. بنابراین باید توسط جراحی خارج شود. این نوع جراحی، تخلیه ی چشم نامیده می شود. این عارضه ممکن است به دلیل صدمه، سرطان یا سایر علل رخ دهد.
چشم مصنوعیدر اغلب موارد بعد از اینکه بیمار عمل جراحی را انجام داد و چشمش تخلیه شد، چشم مصنوعی جایگزین چشم آسیب دیده میشود، همچنین چشم مصنوعی را با نام های پروتز چشم یا چشم شیشه ای می شناسند. همه ما می دانیم که یک چشم مصنوعی نمی تواند بینایی شما را برگرداند، اما می تواند به شما کمک کند تا ظاهر بهتری داشته باشید.
در طول عمل جراحی تخلیه چشم، تمام چشم خارج می شود، اما عضلات چشم و سایر قسمت ها باقی می مانند. پس از ایمپلنت پروتز چشم، عضلات به آن متصل می شوند تا بیمار بتواند چشم پروتزی را نیز حرکت دهد.
مشکلات روحی تخلیه چشم:ممکن است مشکلاتی هم وجود داشته باشد از جمله اینکه روحیه ی او نامناسب باشد و بیمار نتواند با جراحی تخلیه چشم موافقت کند. بین جراحان در مورد جراحی تخلیه ی چشم و اثرات آن بر بیمار، مباحثه هایی صورت گرفته است. در اغلب موارد، چشم پزشکان ابتدا چشم را آزمایش می کنند تا متوجه شوند که آیا نسبت به نور عکس العملی دارد یا خیر. اگر عکس العملی وجود نداشته باشد یا چشم بیمار دفورمه شده باشد، آنها عمل جراحی تخلیه ی چشم را برای برداشتن چشم پیشنهاد می کنند. اما مشکل این است که جراحی تخلیه چشم می تواند مشکلات روحی به دنبال داشته باشد. به این دلیل جراحان تلاش می کنند تا بیمار را به دانستن جوانب مثبت و منفی این نوع جراحی آگاه سازند و سپس با رضایت خاطر و بدون هیچ گونه مشکل روحی جراحی را بپذیرد.
دلایل تخلیه چشم:تخلیه ی چشم غالبا در شرایطی که بیمار سرطان چشم مانند رتینوبلاستوما یا ملانوم کروئیدی دارد، صورت می گیرد. دلیل دیگر برای تخلیه چشم صدمه دیدن چشم است. برخی از بیماران مبتلا به عفونت چشم غیرقابل کنترل هستند، این عفونت ممکن است منجر به برداشتن چشم شود. متخصصان می گویند که آب سیاه در آخرین فاز خود (زمانی که به بیشترین شدت خود رسیده باشد) یا هر درد غیرقابل کنترل در چشم نیز می تواند دلیل تخلیه چشم باشد.
علائم جراحی تخلیه چشم چیست؟برخی از حالاتی که نیاز به جراحی تخلیه چشم دارند در زیر ذکر شده است:
یکی از نشانه ها، میکروفتالموس (microphthalmos ) می باشد(یک اختلال چشم که در آن یک یا هر دو چشم شما به شکلی غیر معمول کوچک و دفورمه هستند)در برخی موارد، اگر یک چشم شما کور است و شما از درد شدید آن رنج می بریدمتخصصان ادعا می کنند که مبتلایان به sympathetic ophthalmia می توانند کاندید این جراحی باشنداگر بدخیمی چشم داشته باشید (و یا حتی اگر احتمال آن وجود دارد) مانند رتینوبلاستوما (بدخیمی شبکیه) یا ملانوم مشیمیه (یووه)، شما کاندید تخلیه ی چشم هستیدآسیب های چشم مانند ترومابیشتر بخوانید :
پلاگ های پونکتوم
عوارض و خطرات جراحی تخلیه ی چشمهمانطور که می دانید هر عمل جراحی دارای خطراتی است و جراحی تخلیه ی چشم یک استثناء نیست. ما این عوارض را در پایین ذکر می کنیم:
ممکن است چشم عفونت کندانتروپیون و اکتروپیون نیز محتمل اندامکان پتوز وجود داردزخمتان ممکن است باز شودقالب ممکن است خارج شودمحل ایمپلنت ممکن است تغییر کندایمپلنت شما ممکن است در معرض دید قرار گیردخون ریزیممکن است عضلات بیرونی چشم شما در طول عمل آسیب ببیندشاید ایمپلنت خارج شود .
آب سیاه چشم یا بیماری گلوکوم
تأیید شده توسط جناب آقای هخامنش
زمان مطالعه : 8 دقیقه
آب سیاه چشم یا بیماری گلوکوم چیست؟
آب سیاه یا گلوکوم، یکی از بیماری های چشم است که باعث آسیب به عصب بینایی میشود. عصب بینایی اطلاعات بصری چشم را به مغز منتقل میکند. آب سیاه معمولا، نه همیشه، نتیجهی فشار غیرطبیعی داخل چشم است. با گذشت زمان، افزایش فشار میتواند باعث ازبینرفتن بافت عصب بینایی و درنتیجه منجر به ازبینرفتن بینایی یا حتی کوری میشود. اگر این بیماری زود تشخیص دادهشود، میتوان از پیشرفت آن جلوگیری کرد.
تفاوت آب سیاه و آب مروارید در چیست؟گلوکوم بر روی اعصاب بینایی اثر میگذارد و فشار داخل چشمی را بالا میبرد. اما در آب مروارید چشم، پروتئینهای داخل لنز از بین میروند و میشکنند و باعث کدر شدن عدسی میشوند. کاتاراکت درد ندارد و به مرور زمان ایجاد میشود. اما گلوکوم میتواند به مرور زمان یا ناگهانی ایجاد شود و میتواند دردناک هم باشد.
علائم بالینی گلوکوم چیست؟ (علائم گلوکوم یا علائم آب سیاه چشم)گلوکوما (آب سیاه) اولیهی زاویهی باز، شایعترین نوع آب سیاه است، که نشانهای به جز از دستدادن تدریجی بینایی ندارد. وجود نقطههای کور در زاویهی دید طرفی، بهوجودآمدن دید مستقیم در هر دو چشم یا زاویهی دید تونل مانند در مراحل پیشرفته، میتواند از علائم آن باشد:
سردرد شدید از علائم آب سیاه در بزرگسالاندرد چشم شدیدحالت تهوعاستفراغقرمزی چشم از نشانههای گلوکوم در جوانیاختلالات دید ناگهانی از علائم آسیب عصب چشمدیدن حلقههای رنگی در اطراف چراغهاتاری دید ناگهانی1. علائم ظاهری گلوکوم کدامند؟از نشانه های آب سیاه چشم یا علائم آب سیاه در چشم میتوان به قرمزی چشم و ایجاد حلقه در اطراف چشم اشاره کرد. اما بیشتر علائم در بینایی هستند و فرد متوجه آنها میشود.
متن انگلیسی:At first, glaucoma doesn’t usually have any symptoms. That’s why half of people with glaucoma don’t even know they have it.ترجمه فارسی:در ابتدا، گلوکوم معمولاً هیچ علامتی ندارد. به همین دلیل است که نیمی از افراد مبتلا به گلوکوم حتی نمیدانند که به آن مبتلا هستند.به نقل از سایت nei.nih2. علائم گلوکوم مادرزادی چیست؟بیماری گلوکوم مادرزادی یکی از انواع بیماریهای نادر است که در برخی از افراد دیدهمیشود. این بیماری ژنتیکی است و چندان معمول نیست. مشکلاتی که در ژن نوزاد وجود دارد، باعث بروز فشار داخل چشمی و آسیب به عصب بینایی میشود. همچنین از علائم تنگی زاویه چشم این است که باعث بروز ناهنجاری در ساختار چشمها میشود.
3. گلوکوم باعث نزدیک بینی میشود؟ضعیف شدن نزدیک بین چشم میتواند به تنهایی از علل ایجاد آب سیاه باشد. افزایش فشار در چشم که فشار داخل چشمی نامیده میشود، میتواند به عصب بینایی آسیب برساند. اگر آسیب بدتر شود، گلوکوم میتواند باعث از دست دادن دائمی بینایی یا حتی کوری کامل در طی چند سال شود.
4. سردرد و آب سیاه چشم به هم مرتبط هستند؟سردردهای مداوم ناشی از گلوکوم معمولاً در اطراف چشم و پیشانی احساس میشوند. نوع آب سیاهی که معمولا باعث سردرد و چشم درد میشود، گلوکوم با زاویه بسته است.
5. با دیدن علائم بیماری گلوکوم چشمی به چه دکتری مراجعه کنیم؟اگر علائم آب سیاه در شما یا در عزیزان شما دیدهشد، برای درمان آن و تشخیص علت آن باید به دکتر چشم پزشک مراجعه کنید. با مراجعه به دکتر چشم پزشک، چشمان شما معاینه میشود و علت علائم شما تشخیص دادهمیشود. همچنین در صورت امکان درمان برای بیماری در نظر گرفتهمیشود یا اینکه از بدتر شدن آن پیشگیری میشود.
اب سیاه چشم خطرناک است؟
اگر دچار تاری دید و تهوع هستی، حتما با پزشک مشورت کن.
دلایل آب سیاه چیست؟ (علت گلوکوما چیست – علت بوجود آمدن آب سیاه چشم)در پشت چشم ما مایع شفافی به اسم زلالیه ساخته میشود، که قسمت جلویی چشم را دربرمیگیرد. سپس از طریق مجاری موجود در قرنیه و عنبیه چشم را ترک میکند. حال اگر این مجراها دچار انسداد یا تنگی شوند، فشار طبیعی داخل چشم افزایش مییابد، که این افزایش فشار باعث آسیب به عصب بینایی میشود.
هر چه این آسیبدیدگی افزایش یابد، میزان بینایی شما رفتهرفته کاهش مییابد. آنچه باعث افزایش فشار در چشم میشود، همیشه شناختهشده نیست. بااینحال، پزشکان معتقدند که یک یا چند مورد از عوامل زیر ممکن است نقش داشتهباشد:
مسدود یا محصور شدن ترشحات در چشمداروها، مانند کورتیکواستروئیدهافقدان یا کاهش جریان خون به عصب بیناییفشار خون بالا یا افزایش آن که علت درد چشم هستندمشکلات دوربینی یا نزدیک بینی شدید چشمعوامل خطر ابتلا به بیماری گلوکوم چیست؟باتوجهبه آمار سازمان جهانی بهداشت، آب سیاه دومین عامل اصلی نابینایی در سراسر جهان است. عوامل خطر آب سیاه عبارتند از:
سن: شانس ابتلا به آب سیاه در افراد بالای 60 سال افزایش مییابد. موسسهی ملی چشم هشدار میدهد که شانس ابتلا به آب سیاه هر ساله به میزان کمی افزایش مییابد. در نژاد آمریکایی-آفریقایی، سن افزایش خطر به 40 سالگی کاهش یافته است.نژاد: آفریقایی-آمریکاییها یا نژاد آفریقایی شانس ابتلای بیشتری نسبت به نژاد قفقازی دارند. خطر آب سیاه زاویه بسته در نژاد آسیایی بیشتر است و آب سیاه با فشار طبیعی در نژاد ژاپنی شیوع بیشتری دارد.مشکلات چشم: التهاب مزمن چشم و نازکی قرنیه، میتواند منجر به افزایش فشار و چشم درد شود. آسیب جسمی یا تروما به چشم، مانند ضربه در چشم، میتواند باعث افزایش فشار چشم شود.سابقهی خانوادگی: برخی از انواع آب سیاه ممکن است ارثی باشند. اگر والدین یا پدربزرگ و مادربزرگ شما دچار آب سیاه زاویه باز هستند، شما در معرض خطر ابتلا به این بیماری هستید.تاریخچهی پزشکی: خطر ابتلا به آب سیاه در افراد مبتلا به دیابت و فشار خون بالا و بیماری قلبی افزایش مییابد.استفاده از برخی داروها: استفادهی طولانیمدت از کورتیکواستروئیدها خطر ابتلا به آب سیاه ثانویه را افزایش دهد.عکس آب سیاه چشم را مشاهده میکنید.
تشخیص آب سیاه چیست؟برای تشخیص گلوکوم چشم از روشهای تشخیصی مختلفی استفاده میشود که در ادامه به آنها پرداختهایم:
تست فشار داخل چشمی: تونومتری برای اندازهگیری فشار داخل چشم استفاده میشود.Gonioscopy یا اندازه گیری زاویهی بین شبکیه و قرنیهتستهای بینایی سنجیبررسی و ارزیابی اعصاب چشمهر کدام از این تستها که مشکل داشتهباشند، باید آنها را ارزیابی کرد و بررسیهای لازم را انجام داد.
درمان آب سیاه چیست؟ (درمان دارویی گلوکوم)آیا گلوکوم درمان دارد؟ هدف از درمان آب سیاه، کاهش فشار داخلی چشم و توقف ازدسترفتن بیشازحد بینایی است. پزشک درمان شما را با تجویز قطرههای چشمی شروعمیکند. همچنین اگر قطرههای چشمی موثر واقع نشوند یا نیاز به درمانهای پیشرفتهتری داشتهباشد، پزشک یکی از درمانهای زیر را به شما پیشنهاد خواهدکرد:
1. قطره چشم برای اب سیاه (دارو درمانی و قطره چشمی گلوکوم)داروها: داروهای زیادی برای کاهش فشار داخل چشم در دسترس هستند. این داروها به صورت قطره چشم یا قرص در دسترس هستند، اما استفاده از قطرهها شایعتر است. پزشک ممکن است یک یا ترکیبی از اینها را تجویز کند.
2. درمان قطعی آب سیاه: جراحی و لیزر (ایا عمل اب سیاه چشم خطرناک است؟)اگر انسداد یا تنگی مجاری چشم باعث افزایش فشار داخل چشم شدهباشد، پزشک عمل لیزیک چشم را برای ایجاد راه خروجی مایعات جمعشده یا زدودن بافتهای افزایشدهندهی مایع پیشنهاد خواهدداد.
درمان آب سیاه زاویه بسته متفاوت است. چون این نوع آب سیاه یک اورژانس است، بنابراین باید در اولین فرصت فشار چشم را پایین آورد. داروها اولین خط درمان هستند، اما ممکن است، درمان ناموفق باشد. یک روش لیزری به نام برش محیطی عنبیه وجود دارد، که ممکن است انجام شود. این روش با ایجاد حفرههای کوچک در عنبیه باعث افزایش حرکات مایع میشود.
عوارض بعد از عمل آب سیاه چشم چیست؟ (عوارض لیزر آب سیاه چشم)جراحی گلوکوم چشم چندان خطرناک نیست و نیازی به نگرانی نیست. اما مانند هر عمل جراحی دیگری ممکن است که عوارضی به دنبال داشتهباشد. یکی از عوارض این جراحی قرمز شدن چشمها و درد آنها در کنار تاری دید بعد از عمل گلوکوم است. معمولا این عوارض بعد از چند روز از بین میرود. اما در مواردی ممکن است که عوارض جدیتری برای بیماران تحت عمل جراحی ایجاد شود و یکی از آنها کاتاراکت یا آب مروارید است.
بیماری گلوکوم چیست؟
3. درمان گیاهی آب سیاه چشم چیست؟ (درمان آب سیاه چشم در طب اسلامی)توجه داشتهباشید که در صورت برخورد با گلوکوم باید به دکتر چشم پزشک مراجعه کنید و نمیتوان با روشهای گیاهی و نگهدارنده به درمان این بیماری پرداخت. زیرا ممکن است که روند درمان با مشکل مواجه شود. پس برای درمان آن باید به دکتر مراجعه کنید.
از طرفی، فشار داخل چشمی بالا و عصبهای بینایی که آسیب دیدهاند میتوانند برای شما مشکل ایجاد کنند و باعث نابینایی شما شوند. پس به دنبال درمان جدی باشید و این مشکل را پشت گوش نیندازید.
4. داروهای منع مصرف در گلوکوم کدامند؟ (داروهای ضد گلوکوم)کدام دارو در گلوکوم با زاویه بسته ممنوع است؟ لیستی از داروهای متعدد گلوکوم با زاویه بسته وجود دارد که باید از آنها پرهیز کنید زیرا آنها استیل کولین، ماده شیمیایی که زاویه چشم را باز نگه میدارد را مسدود میکنند:
داروهای آلرژی و سرماخوردگی: دیفن هیدرامین، افدریناضطراب: ویستاریل (هیدروکسیزین)آسم/COPD: آتروونت (ایپراتروپریوم بروماید)، اسپیریوا (تیوتروپیوم بروماید)افسردگی: پروزاک (فلوکستین)، پاکسیل (پاروکستین)، الاویل (آمیتریپتیلین)، توفرانیل (ایمی پرامین)رفلاکس معده و تهوع: تاگامت (سایمتیدین)، زانتاک (رانیتیدین)، فنرگان (پرومتازین)بی اختیاری و مثانه بیش فعال: دترول (تولترودین)، دیتروپان (اکسی بوتینین)میگرن و اسپاسم عضلانی: توپاماکس (توپیرامات)، نورفلکس، آرتان (تری هگزی فنیدیل)داروهای حاوی سولفا: توپاماکس (توپیرامات)، دیاموکس (استازولامید)، کوالاکین (کینین)، سومایسین (تتراسایکلین)، باکتریم (تری متوپریم/سولفامتوکسازول)5. تیم درمان گلوکوم یا آب سیاه از چه دکترهایی تشکیل شده است؟برای درمان آب سیاه یا گلوکوم نیاز به کمک دکتر چشم پزشک است. در صورتیکه چشم شما به علت بیماریهای زمینهای مانند فشار خون بالا یا بیماریهای دیگر به این مشکل دچار شدهباشد، دکتر چشم پزشک شما را به دکتر مورد نظر ارجاع خواهد داد.
برای دریافت نوبت حضوری دکتر چشم پزشک میتوانید از دکترتو کمک بگیرید. همچنین میتوانید از مشاوره تلفنی چشم پزشکی هم استفاده کنید. اگر میخواهید چشم پزشک را بهتر بشناسید و بدانید که چشم پزشک کیست، میتوانید این مطلب را مطالعه کنید.
انواع آب سیاه یا انواع گلوکوم کدامند؟آب سیاه به 5 دستهی اصلی تقسیم میشود:
انواع بیماری گلوکومعلائم آنهاآب سیاه زاویه باز (مزمن)نوعی آب سیاه که تنها علامت آن، ازدسترفتن تدریجی بینایی است. ازدستدادن بینایی ممکن است به قدری کند باشد که قبل از آشکارشدن علائم، آسیب جبرانناپذیری به بینایی وارد شدهباشد. از سوی موسسهی ملی چشم، شایع ترین نوع گلوکوم، نوع مزمن اعلام شدهاست.آب سیاه زاویه بسته (حاد)اگر جریان مایع زلالیه به طور ناگهانی مسدود شود، ساخت سریع مایع باعث افزایش شدید، سریع و دردناک فشار داخل چشم میشود.گلوکوم مادرزادیکودکان مبتلا به آب سیاه مادرزادی، دچار نقص در زاویه چشم خود هستند که مانع از تخلیهی نرمال مایعات میشود. آب سیاه مادرزادی معمولا علائمی مانند کدورت سفیدی چشم، آبریزش بیشازحد چشم یا حساسیت به نور دارد. آب سیاه مادرزادی میتواند در خانوادهها اجرا شود. آب سیاه مادرزادی میتواند ارثی باشد.آب سیاه ثانویهاغلب یک عارضه جانبی ناشی از آسیب یا مشکلات دیگر چشم، مانند آب مروارید یا تومورهای چشم است. داروهایی مانند کورتیکواستروئیدها، نیز میتوانند این نوع آب سیاه را ایجادکنند. جراحی چشم بهندرت ممکن است باعث آب سیاه ثانویه شود.گلوکوم با فشار طبیعیدر برخی موارد، عصب بینایی بدون افزایش فشار چشم دچار آسیب میشود، که علت آن ناشناخته است. بااینوجود، حساسیت شدید یا کاهش جریان خون به عصب بینایی، ممکن است علت این نوع آب سیاه باشد.
انواع بیماری آب سیاه
فرق گلوکوم زاویه باز و بسته چیست؟اگر جریان مایع زلالیه به طور ناگهانی مسدود شود، ساخت سریع مایع باعث افزایش شدید، سریع و دردناک فشار داخل چشم میشود و این نوع گلوکوم زاویه باز است.در حالیکه، نوعی آب سیاه که تنها علامت آن، ازدسترفتن تدریجی بینایی است، آب سیاه زاویه بسته یا مزمن است. در این نوع بیماری چشمی، ازدستدادن بینایی ممکن است به قدری کند باشد که قبل از آشکارشدن علائم، آسیب جبرانناپذیری به بینایی وارد شدهباشد.
عوارض آب سیاه چیست؟این بیماری میتواند بینایی شما را تحت تاثیر قرار داده و آن را به طرز چشمگیری کاهش دهد. از دیگر عوارضی که ممکن است برای شما ایجاد کند، مخاطراتی مانند قرمز شدن چشم است که در انجام سایر جراحیهای چشمی برای شما ایجاد میشود. مثلا ممکن است که در صورت انجام پیوند قرنیه، قرنیه شما با گلوکوم پس زدهشود.
این بیماری میتواند بینایی شما را تحت تاثیر قرار داده و آن را به طرز چشمگیری کاهش دهد.
پیشگیری از گلوکوم امکان پذیر است؟پیشگیری از آب سیاه چشم امکانپذیر نیست، اما با درمان به موقع میتوان از عوارض مخرب آن پیشگیری کرد. بهترین روش جهت تشخیص به موقع، انجام معاینات سالانهی چشم است. چشم پزشک با انجام معاینات ساده توانایی تشخیص آسیبهای ناشی از آب سیاه را دارد و قبل از پیشرفت و بدتر شدن بیماری و ازدسترفتن بینایی به شما کمکمیکند.
ورزش منظم و معتدل میتواند با کاهش فشار چشم، از بروز آب سیاه جلوگیری کند. در مورد یک برنامهی ورزشی مناسب، با پزشک خود صحبت کنید. آسیبهای شدید چشم میتواند منجر به آب سیاه شود. هنگام استفاده از ابزار قدرت و یا ورزشهای راکتی با سرعت بالا در محیطهای محصور، از چشم خود محافظت کنید.
نتیجه گیری و راهنمای مراجعه به دکترآب سیاه زاویهی بسته یک وضعیت اورژانسی است. در صورت شروع علائمی مانند درد شدید، حالت تهوع و تاری دید، باید بلافاصله با پزشک خود تماس بگیرید. مهم است که معاینهی چشم را جزو چکاپ سالانهی خود قراردهید، تا چشم پزشک بتواند هر گونه تغییر در دید شما را بررسیکند. آب سیاه زاویه بسته، یک اورژانس پزشکی است. اگر یکی از علائم زیر را تجربه کردید، بلافاصله به پزشک خود مراجعه کنید:
سردرددرد چشمتهوعاستفراغقرمزیاختلالات دیدحلقههای رنگی اطراف چراغهاتاری دید
عمل لیزیک و هر آنچه باید بدانید
زمان مطالعه: 2 دقیقه
عمل لیزیک چگونه انجام می شود؟عمل لیزیک به صورت سرپایی انجام شده و با استفاده از بی حسی و بدون درد می باشد.
روش این عمل به این صورت است که ابتدا یک لایه نازک از سطح قرنیه چشم تراشیده شده و بعد از آن به وسیله لیزر اگزایمر، متناسب با شماره عینک، تراش قرنیه انجام می شود.
عمل لیزیک برای چه کسانی بلامانع است؟افرادی که بیش از 18 سال سن دارند. (بهترین سن برای انجام عمل لیزیک بین 18 تا 21 سالگی است.)افرادی که طی یکسال گذشته شماره چشم شان ثابت بوده است.کسانی که مبتلا به بیماری های چشمی مثل آب مروارید، آب سیاه، قوز قرنیه یا بیماریهای عمومی مثل روماتیسم و دیابت پیشرفته نیستند.افرادی که صخامت قرنیه مناسبی دارند.افرادی که شماره چشم شان کمتر از 10 دیوپتر است.عمل لیزیک برای چه افرادی توصیه نمی شود؟این عمل برای افراد باردار مناسب نیست. لیزیک بر روی سلامت نوزاد درون رحم اثر نمیگذارد اما به علت تغییرات هورمونی دوران حاملگی، این هورمونها بر روی نتیجه عمل لیزیک در دوران حاملگی اثر سوء گذاشته به صورتی که به نتیجه دلخواه منجر نخواهد شد.عمل لیزیک برای افراد بالای 40 سال توصیه نمی شود. افرادی که داروی میگرن یا درمان آکنه مصرف می کنند.افرادی که از خشکی چشم رنج می برند.مراقبت بعد از عمل لیزیک چشمقطره های تجویز شده را به طور مرتب استفاده کنید.در روزهای بعد از عمل از عینک آفتابی استفاده کنید.تا 24 ساعت بعد از عمل از شستوشوی صورت و استحمام خودداری کنید.تا دو هفته بعد از عمل چشمهایتان را آرایش نکنید.تا یک ماه از مالیدن چشمها خودداری کنید.تا یک ماه بعد از عمل شنا نکنید.طی هفته اول بهتر است موقع خواب از محافظ چشمی استفاده کنید.عوارض احتمالی عمل لیزیک چشموجود مشکل دید به هنگام رانندگی در شب و سختی مطالعهاحساس خستگی در چشمتاری دید و مه آلودگی دیدخشکی چشمحساسیت به نوربازگشت مقدار کمی از عیب انکساری چشمایجاد آستیگماتیسمعدم بهبود کامل عیوب چشم هاعفونت قرنیهافرادی که نمی توانند از عینک و لنز استفاده کنند و یا شماره چشم بالایی دارند میتوانند تحت نظر و تشخیص پزشک از عمل لیزیک استفاده کنند. اما به طور کلی اگر کسی بتواند از عینک و لنز استفاده کند ، قطعا عوارض کمتری نسبت به انجام این عمل خواهد داشت.
جراحی پیوند قرنیه
جراحی پیوند قرنیه، یکی از انواع عمل چشم است که بهمنظور جایگزینی بخشی از قرنیه خود فرد با بافت قرنیه اهدایی انجام میشود. بهوسیله پیوند قرنیه، بینایی فرد بازیابی میشود، درد کاهش مییابد و ظاهر قرنیهی آسیبدیده بهبود مییابد. اکثر جراحیهای پیوند قرنیه موفقیتآمیز هستند، اما مانند دیگر انواع عملهای پیوند عضو خطر بروز عوارضی مانند رد قرنیه اهداکننده وجود دارد.
انواع عمل پیوند قرنیهدر عمل پیوند قرنیه، پزشک تمام یا بخشی از ضخامت قرنیه بیمار را برداشته و بافت اهدایی سالم را جایگزین آن میکند. این عمل، روشهای مختلفی دارد و انتخاب روش مناسب هر بیمار، به عهده چشمپزشک است. روشهای معمول کراتوپلاستی عبارتاند از:
1. پیوند قرنیه نافذ (PK)اگر هر دولایه جلویی و داخلی قرنیه آسیبدیده باشند، ممکن است تمام قرنیه نیاز به تعویض داشته باشد. در این روش، جراح بهمنظور برداشتن دیسکی کوچک از بافت قرنیه، تمام ضخامت قرنیه غیرطبیعی یا معیوب را برش میدهد.
در این عمل برای ایجاد برش دایرهای دقیق، از ابزار خاصی استفاده میشود. سپس قرنیه اهدایی که بهطور متناسب برش خوردهاست در جای خالی قرار میگیرد. بعد از آن جراح، قرنیه جدید را در جای خود بخیه میزند. بخیهها هم پس از مدتی جدا میشوند. این روش دوره نقاهت طولانیتری دارد و بازیابی بینایی کامل ممکن است یک سال یا بیشتر طول بکشد. در روش PK خطر رد قرنیه نسبت به دیگر روشها بیشتر است.
در عمل پیوند قرنیه PK، قرنیهی آسیبدیدهی بیمار بهصورت کامل یا جزئی با قرنیهی فرد اهداکننده جایگزین میشود.
2. پیوند قرنیه اندوتلیال (EK)در این روش بافت بیمار از لایههای پشتی قرنیه از جمله اندوتلیوم و لایه نازکی به نام غشاء دسمه که از اندوتلیوم در برابر آسیب و عفونت محافظت میکند، جدا میشود. سپس بافت اهدایی جایگزین بافت برداشته شده میشود. دو نوع عمل پیوند قرنیه اندوتلیال وجود دارد:
کراتوپلاستی اندوتلیال دسمه به روش تراش (DSEK): در این روش حدود یکسوم قرنیه با بافت اهدایی جایگزین میشود.کراتوپلاستی اندوتلیال غشای دسمه (DMEK): در این روش از لایه بسیار نازکتری از بافت اهدایی استفاده میشود. بافت مورداستفاده در DMEK بسیار نازک و شکننده است. این روش دشوارتر و متداولتر از روش اول است.3. پیوند قرنیه لایهای قدامی (ALK)در این نوع، جراح با دو روش مختلف بافت معیوب را از لایههای جلویی قرنیه (از جمله اپیتلیوم و استروما) جدا میکند، اما لایه اندوتلیال پشتی در جای خود باقی میماند. عمق آسیب قرنیه، نوع ALK مناسب را مشخص میکند.
در پیوند قرنیه لایهای قدامی سطحی (SALK)، تنها لایههای جلویی قرنیه جایگزین میشود و استروما سالم و اندوتلیوم دستنخورده باقی میمانند. اما در مواقعی که آسیب به قرنیه عمیقتر باشد و تا استروما گسترشیافته است، پیوند لایهای قدامی عمقی (DALK) مورداستفاده قرار میگیرد و بافت اهدایی سالم در جای خالی پیوند زده میشود. زمان بهبودی پس از جراحی در این روش کوتاهتر از دیگر روشهاست. خطر رد قرنیه اهدایی هم در این روش کمتر است.
علل جراحی قرنیه چشمبرخی از بیماریهای شایع چشم مثل نزدیک بینی یا آستیگماتیسم با کمک عینک یا لنز بهبود مییابند. در شرایط خاصی، عینک یا لنزهای تماسی نمیتوانند در بهبود بینایی و یا التیام التهابات مؤثر باشند. برخی از بیماریهای شایع چشم هم میتوانند بر سلامت قرنیه تأثیر گذاشته و بینایی شما را با مشکل مواجه کنند. برای درمان برخی از شرایط پزشکی مرتبط با بینایی حتما به عمل پیوند قرنیه نیاز است. برخی از این مشکلات عبارتاند از:
صدمه ناشی از عفونتها، مانند تبخال چشمی و یا کراتیت قارچیصدمه ناشی از تریشیازیس که شرایطی است که مژهها به سمت داخل چشم رشد کرده و به قرنیه برخورد میکنندبیماریهای ارثی مانند دیستروفی فوکسبیماریهای چشمی مانند قوز قرنیه پیشرفتهنازکشدن و نامنظمی شکل قرنیهعوارض نادر جراحی لیزرسوختگی شیمیایی قرنیه و آسیب ناشی از جراحت چشمنارسایی قرنیه بهدلیل عوارض جراحی آب مروارید.گاهی بیمار در اثر آسیب فیزیکی یا دیگر بیماریهای چشم یا در اثر عوارض برخی عملهای چشم قرنیه خود را از دست میدهد و تنها راه چاره پیوند قرنیه است.
کاندیدهای مناسب پیوند قرنیهبیمارانی که بیماری قرنیه دارند یا درگذشته پیوند قرنیه ناموفق داشتهاند، میتوانند کاندیدای مناسبی برای پیوند قرنیه باشند. تشخیص اینکه فرد کاندید مناسبی برای پیوند قرنیه است یا خیر، بر عهده چشمپزشک است. معمولا در موقعیتهای زیر، پزشک عمل پیوند قرنیه را بر روی فرد انجام خواهد داد:
بصری: بهمنظور بهبود بینایی بهوسیله جایگزینی بافت مات با بافت اهدایی سالمترمیمی: حفظ آناتومی و یکپارچگی قرنیه در بیماران مبتلا به نازکشدگی استروما و همچنین بازسازی آناتومی چشمدرمانی: برداشتن بافت ملتهب قرنیه در بیمارانی که با آنتیبیوتیکها و ضد ویروسها بهبود پیدا نکردهاند.زیبایی: بهبود ظاهر قرنیه در بیمارانی که به دلیل صدمه، بافت قرنیه مات یا سفید شدهاست.کاندیدای مناسب اهداکننده بافت قرنیهقرنیههای مورداستفاده در پیوند قرنیه، از چشم افرادی که فوت کردهاند، جدا میشود. قرنیه افرادی که به دلایل ناشناخته فوت کردهاند یا مبتلا به بیماریهایی بودهاند که قابلگسترش است، از طرف جراحان رد میشود. همچنین قرنیه افرادی که جراحی چشم و یا بیماریهای مرتبط با چشم داشتهاند، هم پذیرفته نمیشود. برخلاف اندامهایی مانند کبد و کلیه، برای پیوند قرنیه نیازی به تطبیق بافت نیست، به همین دلیل برای این کار نیاز به زمان انتظار زیادی نیست.
تا ده سال پیش، جراحان قرنیههای اهدایی افراد بالای 65 سال را رد میکردند، اما تحقیقات نشان داد که استفاده از قرنیه افراد 34 تا 71 ساله حدود 10 سال برای اکثر گیرندگان سالم خواهد ماند و میزان موفقیت آن 75% است.
امروزه بیشتر قرنیههای اهدایی در این محدوده سنی هستند و یکسوم آنها متعلق به افراد 61 تا 70 ساله است. اما ازآنجاییکه ثابت شدهاست که قرنیه افراد زیر 34 سال برای افرادی که سن پایینتری دارند، کارایی بهتری دارد، توصیه میشود که قرنیههای اهداکنندگان زیر این سن، برای گیرندگان جوانتر مورداستفاده قرار گیرد.
آیا برای پیوند قرنیه کاندید مناسبی هستی؟
همین حالا با پزشک مشورت کن.
برای اهدای قرنیه نیازی به تطبیق بافت نیست و زمان انتظار بالایی ندارد. بهترین کاندیداها برای اهدای قرنیه افراد زیر 60 سال هستند.نحوه انجام عمل پیوند قرنیهزمانی که تصمیم به عمل پیوند قرنیه گرفتید، پزشک تاریخی را برای انجام عمل انتخاب میکند. باید حتما قبل از عمل در مورد داروهای مصرفی خود به پزشکتان اطلاع دهید. اگر از داروهای رقیقکننده خون استفاده میکنید، ممکن است لازم باشد تا قبل از عمل، مصرف آنها را متوقف کنید. همچنین ممکن است لازم باشد که قبل از عمل جهت انجام چکاپ کلی بدن بهمنظور آگاهی از آمادگی لازم برای انجام کاراتوپلاستی، به پزشک عمومی مراجعه کنید.
لازم است بدانید که پیوند قرنیه بهصورت سرپایی انجام میشود. در روز عمل پزشک قطرهای را در چشم شما میریزد. سپس برای جراحی، از بیهوشی موضعی یا عمومی استفاده میکند، تا دردی را احساس نکنید.
بعد از بیهوشی بیمار، پزشک دستگاهی را بر روی چشم قرار میدهد تا آن را باز نگه دارد. در حین عمل باوجوداینکه چشمتان باز است، اما بهدلیل بیهوشی تقریبا چیزی را نمیبینید. پس از جراحی چشمپزشک محافظی را بر روی چشم قرار میدهد، تا چشم را از خطرات محیطی دور نگه دارد. سپس تا زمانیکه کادر درمان مطمئن نشدهاند که بهطورکامل از حالت بیهوشی خارج شدهاید، تحتنظر خواهید بود و پس از آن میتوانید با خیال راحت به منزل خود بازگردید.
یک روز پس از جراحی باید به مطب چشم پزشک مراجعه کنید تا چشمان شما را بررسی کند. ممکن است نیاز باشد تا بخیهها را بکشد. این بستگی بهسرعت بهبودی، سلامت چشم و نوع بخیهها دارد.
عمل پیوند قرنیه یک عمل سرپایی است و بعد از چند ساعت میتوانید به منزل برگردید.
مراقبتهای قبل از عمل پیوند قرنیهقبل از کراتوپلاستی نیاز به مراقبت خاصی از چشم ندارید. تنها ممکن است بسته به شرایط سلامت چشم و قرنیه، پزشک مصرف آنتیبیوتیک و قطره چشمی را بهمنظور کسب آمادگی بهتر برای انجام پیوند، تجویز کند.
مراقبتهای بعد از عمل پیوند قرنیهدر حین بهبودی پس از جراحی برای مراقبت از چشم خود موارد زیر را رعایت کنید:
پزشک احتمالا بهمنظور کاهش التهاب و عفونت، قطرههای چشمی را تجویز میکند. قطره چشمی را دقیقا مطابق تجویز پزشک استفاده کنید.از مالیدن یا فشار دادن چشم خود اجتناب کنید.در صورت نیاز و پس از پرسش از چشم پزشک، از داروهای مسکن بدون نسخه استفاده کنید.برای محافظت از چشمان خود تا زمانیکه لایه بالایی قرنیه بهبود مییابد، از عینک یا محافظ چشم استفاده کنید.از چشمپزشک خود در مورد اینکه چه مدت پس از جراحی میتوانید به روال عادی زندگی خود بازگردید، سؤال کنید.بسته به نوع پیوند، ممکن است نیاز باشد تا برای مدتی پس از جراحی به پشت بخوابید. این کار به جایگیری بهتر قرنیه اهدایی در جای خود کمک میکند.اگر سؤالی در مورد نحوه مراقبت از خود در خانه دارید، با چشمپزشکتان تماس بگیرید.عمل پیوند قرنیه نیازی به آمادگی قبل از عمل خاصی ندارد و بعد از عمل باید داروهای تجویزی را طبق دستور پزشک مصرف کنید و تا مدتی از عینک استفاده کنید.روشهای انجام عمل پیوند قرنیهجراح روش پیوند قرنیه اهدایی سالم را بر اساس نیاز خاص شما انتخاب میکند. در برخی موارد ممکن است جراح یک قسمت دایرهای از قرنیه را برداشته و آن را با قسمتی از قرنیه اهدایی جایگزین کند و بخیه بزند. گاهی هم تنها یکلایه بسیار نازک از سلولها، از جلوی قرنیه جدا میشود و با بافت اهدایی جایگزین میشود. در مواردی هم تنها لایه داخلی آسیبدیده قرنیه برداشته میشود و یک قسمت دایرهای نازک از بافت اهدایی در سطح پشت قرنیه قرار میگیرد. گاهی ممکن است پزشک سایر مشکلات چشمی مانند آب مروارید را هم طی همان جراحی ترمیم کند.
در عمل پیوند قرنیه هم مانند هر عمل پیوند عضو دیگری احتمال ردپیوند وجود دارد.
مشکلات و عوارض جراحی قرنیه چشمبهطورکلی پیوند قرنیه یک روش جراحی نسبتا بیخطر است، اما مانند دیگر جراحیها، احتمال بروز عوارض وجود دارد. مشکلات و عوارض احتمالی عبارتاند از:
پسزدن پیوند قرنیهعفونت شدید چشم (اندوفتالمیت)خونریزیفشار بالا در چشم (گلوکوم)کدر شدن عدسی چشم (آب مروارید)تورم قرنیهجداشدگی قرنیه جدیدالتهاب چشمعیوب انکساریعفونتهای شدید سطح چشم (زخم چشم یا آبسه)جداشدگی شبکیه.از عوارض جراحی قرنیه چشم میترسی؟ قبلش با بهترین پزشکان مشورت کن.
پس زدن پیوند قرنیهپیوند قرنیه موفقترین پیوند بافتی است، اما بازهم در حدود 1 از هر 10 پیوند یعنی 10%، سیستم ایمنی بدن به بافت اهدایی حمله میکند که به این وضعیت پس زدن پیوند قرنیه میگویند. ازآنجاکه در روشهای DSEK و DMEK از بافت اهدایی بسیار کمی استفاده میشود، خطر رد پیوند با این روشها بسیار کمتر است. اما درهرصورت اگر پس زدن پیوند زود تشخیص داده شود، میتوان در 90% از موارد پس زدن پیوند جلوگیری کرد. تحقیقات نشان میدهد که داشتن گلوکوم و تورم قرنیه مرتبط با جراحی آب مروارید میتواند شانس پس زدن قرنیه را بالا ببرد.
شناخت علائم هشداردهنده رد پیوند قرنیه اولین گام در جلوگیری از شکست عمل پیوند است:
قرمزیحساسیت شدید به نورکاهش بیناییدرد.علائم ممکن است در اوایل و یا حتی چند سال بعد از جراحی رخ دهد. در صورت رد پیوند، میتوان جراحی را مجددا انجام داد.
عمل پیوند قرنیه یکی از موفقترین عملهای پیوند با نرخ موفقیت 90% است که در صورت تشخیص سریع رد پیوند، تا حد زیادی میتوان پسزدن پیوند را معکوس کرد.روشهای جایگزین پیوند قرنیه کدام است؟روشهای جایگزینی هم برای عمل پیوند قرنیه وجود دارد که بسته به شرایط بیمار و تشخیص چشم پزشک میتوان از آنها استفاده کرد. این روشها عبارتاند از:
لنزهای تماسی: ممکن است برای به تأخیر انداختن و یا رفع نیاز به پیوند قرنیه در هنگام بروز اختلالات قرنیه از لنزهای تماسی استفاده شود.کراتکتومی فتوتراپی: بیماریهای که تنها سطح قرنیه را تحت تأثیر قرار میدهند را میتوان با عمل جراحی به نام کراتکتومی فوتوتراپی (PTK) درمان کرد. با این حراجی میتوان بینظمیهای سطح چشم را از بین برد.بخشهای حلقهای داخل قرنیه: در اختلالاتی که در آنها اصلاح بینایی با استفاده از لنزهای تماسی امکانپذیر نیست، از این روش بهمنظور ازبینبردن نزدیکبینی و آستیگمات، مورداستفاده قرار میگیرد. در این روش برشی در قرنیه ایجاد میشود و دو بخش حلقهای هلالی یا نیمه دایرهای در بین لایههای استرومای قرنیه قرار میگیرد.پیوند متقابل کلاژن قرنیه: این روش ممکن است نیاز به پیوند را در قوز قرنیه و اکتازی پس از لیزیک به تأخیر انداخته یا بهطورکلی از بین ببرد.








